李靖涛医生的科普号
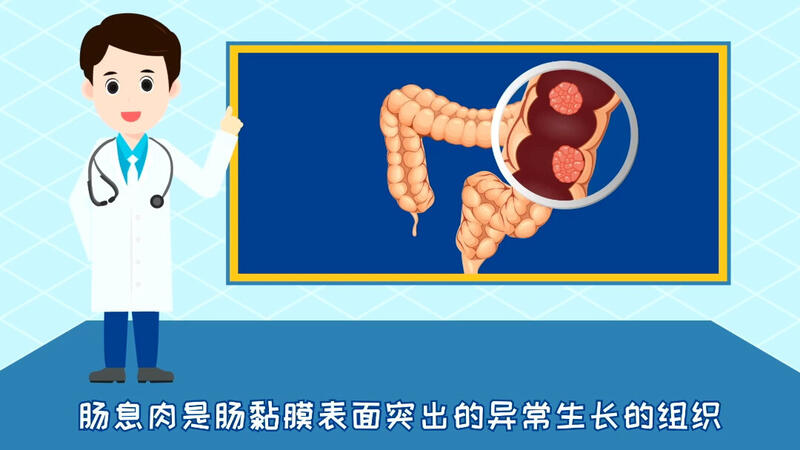
- 精选 肠道息肉的检查与治疗
 李靖涛 主任医师 中日医院 消化内科83人已观看
李靖涛 主任医师 中日医院 消化内科83人已观看 - 精选 消化道肿瘤!筛查要尽早!
消化道肿瘤早期往往无特异性症状和体征,患者就诊率低,对胃肠镜检查的恐惧,使早期胃肠镜的检查率低,消化道肿瘤早期发现率低,导致患者出现症状就诊时已处于较晚期,失去了早期治疗的机会。而肿瘤的预后与肿瘤的分期直接相关,早期胃癌术后5年生存约为95%,而进展期术后生存率约为20%-30%。因此早期诊断、早期治疗对于提高消化道肿瘤的治愈率、降低病死率具有重要意义!
 李靖涛 主任医师 中日医院 消化内科58人已读
李靖涛 主任医师 中日医院 消化内科58人已读 - 精选 如何优雅地做一次肠镜检查:从心理、饮食以及检查的全过程都做好准备
有人因对肠镜心存恐惧而拒绝接受检查,有人因为过程中各种尴尬而抵触检查,总之不少人因为对肠镜检查不了解而放弃,这里教你几招,让你可以优雅从容地做一次肠镜检查。 通过本文,您将了解到 1.?肠镜检查前的心理准备 2. 肠镜检查前的饮食准备 3. 肠镜检查前的肠道准备 4. 肠镜检查的过程以及检查结束后的注意事项 1.肠镜检查前的心理准备 要排除对肠镜检查的恐惧,我们就要先了解肠镜检查是怎么一回事。 结肠镜是一支细长可弯曲的仪器,直径大约1cm,结肠镜通过肛门进入直肠、大肠,头端的摄像头可让医生观察肠道内部情况。 肠镜检查确实会有一些不适,主要有以下几个方面: 疼痛 主要来源于肠镜在肠道里扭曲导致肠道痉挛带来的不同程度的疼痛。 腹胀 为了更好地暴露视野、方便操作,肠镜检查时会向肠道里打气,让肠道膨胀,这会造成腹胀甚至腹痛。 异物感 这恐怕是很难回避的,毕竟是有异物进入体内,想想都觉得不舒服。 另外,还有肠道准备时的腹泻、检查前换裤子时的害羞……这些都会让被检查者对肠镜检查心生抵触。其实,在检查过程中被检查者虽然可能有不同程度的不适,但是只要按照医生的嘱咐积极配合,就能顺利完成肠镜检查,总的来说,越放松,检查过程越顺畅、舒适。 2.肠镜检查前的饮食准备 检查前一天午餐、晚餐吃少渣半流质食物,如稀饭、面条,不要吃蔬菜、水果等多渣、多籽的食物以及奶制品。 假如是上午检查,检查当天早晨禁食,在内镜检查前4~6小时服用聚乙二醇等渗溶液2~3L,2小时内服完;如果是下午检查,中午仍需禁食,没有糖尿病的朋友可喝糖水防止低血糖。麻醉下肠镜则应按照麻醉师的要求严格禁食、禁水。 3.肠镜检查前的肠道准备 肠道准备是肠镜检查最核心的环节,肠道准备是否充分与息肉检出率有直接关系。 所谓“肠道准备不充分”,就是指肠道内仍然有较多粪渣残留,这会影响肠镜检查的视野,导致结肠病变、息肉等的漏检率升高,可谓是“肠道准备不充分,检查已经失败了一半”。 初次行肠镜检查的患者,如果肠道准备不充分,建议1年内再次复查肠镜,可见充分的、符合标准的肠道准备是多么重要。 4.肠镜检查的过程以及检查结束后的注意事项 检查过程中 一般待医护人员安排后,被检查者需要换上肠镜检查专用裤子,在医生或护士的指导下摆好适合检查的体位,一般会让被检查者左侧卧躺,双膝弯曲位于胸前。 检查过程中被检查者最重要的就是要放松,遇到不适就尽量深呼吸,用均匀的呼吸放松自己。 一般在肠镜刚进入直肠和镜子过弯时会有明显的不适感。此时被检查者越放松,越有利于检查进行,一定不要自己先紧张起来,如果你紧张,你的肠子也会跟着紧张痉挛,不由自主地用劲与医生的操作对抗,使得检查更困难、更难受。 检查结束 部分被检查者在检查完毕后会出现腹痛、腹胀等症状,对此不必过于紧张。很多有经验的护士总是安慰被检查者“多大点事,放个屁就好了”,既讲了实话,又活跃了气氛。很多被检查者也的确是在放屁之后就没那么不舒服了,当然也可以轻柔地按摩腹部、慢慢走动,促进肠道蠕动排气。 肠镜检查之后,不建议被检查者马上进食,待结肠内气体排出,腹胀消失后进易消化流食,可缓解腹胀。若有麻醉,被检查者在检查结束休息半小时后再离开更稳妥。 做活组织病理检查或息肉摘除治疗的患者,术后可能有少量大便带血现象,一般无须特殊处理,如出血较多或出现持续腹痛,则应及时到医院就诊。 健康提示 肠镜检查若有异常发现,则应治疗后遵医嘱复查,一般来说单发的、直径<1cm的腺瘤每3~5年复查一次,具体的复查周期可根据患者的情况灵活调整。另外,息肉切除后应注意饮食习惯的调整。 对一般的体检患者,肠镜检查若没有阳性发现,则可每5~10年复查一次,期间若有排便习惯改变、便血、脓血便等情况,则应及时就诊;有结肠息肉病史或大肠癌家族史者,建议每3~5年复查一次,或者遵医嘱复查。
 李靖涛 主任医师 中日医院 消化内科1369人已读
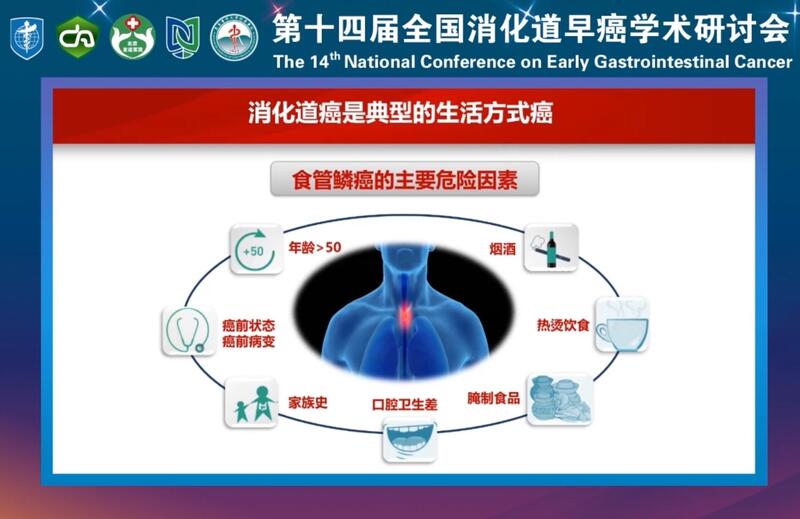
李靖涛 主任医师 中日医院 消化内科1369人已读 - 精选 消化道癌是典型的生活方式癌!无症状人群筛查才能实现早诊早治!
食管癌的危险因素 胃癌的危险因素 结肠癌的危险因素 无症状人群筛查才能早诊早治
 李靖涛 主任医师 中日医院 消化内科1074人已读
李靖涛 主任医师 中日医院 消化内科1074人已读 - 精选 胃肠镜检查相关问题解答
1.胃镜是否是一次性的?答:胃镜一根最便宜的都要十几万,贵的染色激光放大胃镜要几十万甚至上百万,不可能是一次性使用的。 除非超级土豪任性,买一根专门给自己做,那另当别论。 除了胃肠镜,其他的东西,比如
 李靖涛 主任医师 中日医院 消化内科3116人已读
李靖涛 主任医师 中日医院 消化内科3116人已读 - 精选 幽门螺杆菌相关问题解答
幽门螺杆菌被列为I类致癌物,我国幽门螺杆菌感染率平均58%-64%,也就是说,我国至少有8亿人处于感染状态。看病2小时,问诊3分钟,这是很多患者在医院就诊的真实经历,往往钱花了,病看了,但自己依旧糊里
李靖涛 主任医师 中日医院 消化内科2063人已读 - 医学科普 幽门螺杆菌科普
 李靖涛 主任医师 中日医院 消化内科1456人已读
李靖涛 主任医师 中日医院 消化内科1456人已读 - 就诊指南 疫情当前,不同治疗时期的肿瘤患者该如何就诊?
1、肿瘤患者的一般预防2、肿瘤患者的特别注意事项3、针对于患者的治疗和随访调整建议以上专家指引建议仅供参考,关于诊疗计划具体是否调整以及如何调整,请与主管医生商讨,一切以主管医生最终意见为准!
 李靖涛 主任医师 中日医院 消化内科1181人已读
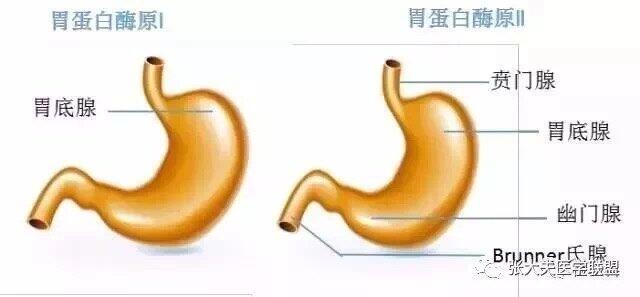
李靖涛 主任医师 中日医院 消化内科1181人已读 - 精选 胃蛋白酶原(PG)的意义
胃蛋白酶原(PG)是胃蛋白酶的前体,根据其生化性质和免疫原性将其分成2个亚群,1~5组分的免疫原性相同,称为胃蛋白酶原Ⅰ(PGⅠ),主要由胃底腺的主细胞和黏液颈细胞分泌;组分6和7被称为胃蛋白酶原Ⅱ(PGⅡ),除由胃底腺的主细胞和黏液颈细胞分泌外,贲门腺和胃窦的幽门腺的黏液颈细胞以及十二指肠上段也能产生PGⅡ。 通常情况下,约有1%的PG透过胃黏膜毛细血管进入血液循环,进入血液循环的PG在血液中非常稳定。血清PGⅠ和PGⅡ反映胃黏膜腺体和细胞的数量,也间接反映胃黏膜不同部位的分泌功能。当胃黏膜发生病理变化时,血清PG含量也随之改变。因此,监测血清中PG的浓度可以作为监测胃黏膜状态的手段。 胃癌是我国常见的恶性肿瘤之一,其病死率居各种恶性肿瘤之首,其早期诊断、早期治疗成为提高患者生存质量、降低病死率的唯一途径。目前诊断胃癌的主要方法是纤维胃镜和上消化道造影检查,其中胃镜被称为是确诊胃癌的“金标准” 目前观点认为,部分萎缩是可以逆转的,而一旦进入肠化生后,就很难发生逆转。因此,急需要一种工具,能够敏锐地发现胃黏膜萎缩的情况。此时,胃蛋白酶原检测即发挥出强大的作用。 当胃底腺萎缩时,主细胞数量减少,PGⅠ水平下降;而由于分泌PGⅡ细胞较多,此时PGⅡ仍然可以维持高水平状态,此时PGⅠ/PGⅡ显著下降;当萎缩性胃炎伴有肠化生以及胃窦腺向胃体延伸,出现胃底腺假幽门腺化生时,PGⅡ水平升高更多,PGⅠ/PGⅡ进一步下降。因此PGⅠ水平降低是胃底腺黏膜萎缩的可靠标志,PGⅠ/PGⅡ侧面反映了胃底腺黏膜萎缩程度。 误区一:假若体检时只测PGⅠ,近70%的结果在40~70ng/mL,表面看起来都低于70ng/mL,怀疑胃萎缩,但因未测PGⅡ及比值导致结果不好解释。当复测PGⅡ时比值90%以上都大于3,此类情况是因中国人群慢浅表性胃炎高发,属正常生理性胃酸分泌不足。 误区二:PG阳性就是“胃癌说”:阳性是代表胃癌高风险人群。PG项目是适用于体检早期简易筛查胃癌的项目,替代X光及超波筛查胃癌。主要意义不在诊断而在于早发现早预防。正常体检测15%PG阳性,PG阳性者罹患胃癌的高风险有1%~2%的胃癌早发现率 误区三:只看重PGⅠ、PGⅡ的参考范围值的变化,不重视比值。因胃黏膜分泌PGⅠ受炎症攻击分泌变动幅度大(70~800ng/mL以上),PGⅡ分泌相对恒定。对比值>3时,PGⅠ增高程度确定胃病种类只能结合临床分析。对比值
 李靖涛 主任医师 中日医院 消化内科1.3万人已读
李靖涛 主任医师 中日医院 消化内科1.3万人已读 - 就诊指南 特殊时期,能做胃肠镜检查么?
 李靖涛 主任医师 中日医院 消化内科1176人已读
李靖涛 主任医师 中日医院 消化内科1176人已读





